ปวดหลังร้าวลงขา ชาเหมือนไฟฟ้าช็อต...ใช่แค่กล้ามเนื้ออักเสบ หรือสัญญาณเตือน “หมอนรองกระดูกปลิ้น” ?
“แค่ก้มลงไปยกกระถางต้นไม้เองครับหมอ ได้ยินเสียงดัง ‘กึ๊ก’ ที่หลัง จากนั้นก็ปวดจี๊ดลงขาซ้ายเลย ลุกก็โอย นั่งก็โอย นอนก็ไม่หาย ผ่านมา 3 วันแล้วยังทรมานอยู่เลยครับ”
นี่คือเรื่องเล่าจาก ‘คุณเอก’ (นามสมมติ) ชายวัย 45 ปี ที่เดินกะเผลกเข้ามาในห้องตรวจด้วยสีหน้าเจ็บปวด คำพูดของคุณเอกสะท้อนภาพที่หมอเจออยู่บ่อยครั้ง และเป็นสิ่งที่หลายคนอาจเคยประสบมากับตัวเองหรือคนใกล้ชิด อาการปวดหลังเฉียบพลันที่รุนแรง และไม่ได้หยุดอยู่แค่ที่หลัง แต่กลับวิ่งแปล๊บลงไปถึงขา ทำให้หลายคนตกใจและกังวลว่า “ฉันเป็นอะไรกันแน่?”
วันนี้หมอเลยอยากจะมาเล่าให้ฟังถึงโรคยอดฮิตของคนวัยทำงานและผู้สูงอายุ นั่นก็คือ “โรคหมอนรองกระดูกทับเส้นประสาท” แบบเข้าใจง่ายที่สุดกันครับ
ความจริงที่ต้องรู้: “หมอนรองกระดูก” ไม่ใช่หมอน แต่คือ “โช้คอัพ” ของร่างกาย
ลองจินตนาการว่ากระดูกสันหลังของเราคือแท่งตัวต่อที่เรียงซ้อนกันหลายๆ ชิ้น ระหว่างตัวต่อแต่ละชิ้น จะมีแผ่นเจลลี่นุ่มๆ คั่นอยู่ เจ้านี่แหละครับคือ “หมอนรองกระดูก” หน้าที่ของมันคือการเป็นเหมือนโช้คอัพ คอยรับแรงกระแทกและทำให้หลังของเราโค้งงอได้อย่างอิสระ
หมอนรองกระดูกนี้มีลักษณะคล้ายโดนัทครับ คือมีเปลือกนอกที่เหนียวและแข็งแรง (Annulus Fibrosus) หุ้มไส้ในที่เป็นเจลนุ่มๆ (Nucleus Pulposus) เอาไว้
“ภาวะหมอนรองกระดูกปลิ้นทับเส้นประสาท” ก็คือเหตุการณ์ที่เปลือกนอกของโดนัทเกิดการฉีกขาดหรือเสื่อมสภาพ ทำให้ไส้เจลลี่ข้างในทะลักหรือ “ปลิ้น” ออกมา แล้วเจ้าไส้ที่ปลิ้นออกมานี่เองที่ไปกดเบียดหรือสัมผัสกับเส้นประสาทที่อยู่ด้านหลังกระดูกสันหลัง เหมือนเรามีสายไฟวางอยู่ แล้วมีอะไรสักอย่างไปกดทับมันไว้ ทำให้การส่งสัญญาณของสายไฟเส้นนั้นผิดปกติไป
### ทำความรู้จักโรค “หมอนรองกระดูกทับเส้นประสาท” ให้ลึกซึ้งขึ้น
โรคนี้คืออะไร?
อย่างที่หมอเปรียบเทียบไปครับ มันคือภาวะที่เนื้อเยื่อส่วนในของหมอนรองกระดูกสันหลังเคลื่อนตัวออกมานอกแนวของมัน แล้วไปกดทับเส้นประสาทไขสันหลัง ซึ่งเป็นเส้นประสาทที่วิ่งออกมาจากแกนกลางของกระดูกสันหลังเพื่อไปเลี้ยงส่วนต่างๆ ของร่างกาย โดยเฉพาะขาและแขน
สาเหตุและปัจจัยเสี่ยงมีอะไรบ้าง?
สาเหตุหลักๆ มาจากการเสื่อมสภาพตามวัยครับ เมื่ออายุมากขึ้น เปลือกนอกของหมอนรองกระดูกจะสูญเสียความยืดหยุ่นและเปราะบางลง ทำให้ฉีกขาดได้ง่ายขึ้น แต่ก็มีปัจจัยอื่นๆ ที่เร่งให้เกิดปัญหานี้ได้เร็วขึ้นเช่นกันครับ
- การใช้งานผิดท่า: การก้มยกของหนักโดยใช้หลังแทนการย่อเข่า, การบิดเอี้ยวตัวเร็วๆ และแรงๆ
- น้ำหนักตัวเกิน: ทำให้หมอนรองกระดูกต้องรับภาระหนักตลอดเวลา
- อาชีพและไลฟ์สไตล์: คนที่ต้องนั่งทำงานนานๆ โดยเฉพาะคนขับรถ หรือพนักงานออฟฟิศที่นั่งไม่ถูกสุขลักษณะ มีความเสี่ยงสูง รวมถึงผู้ที่ทำงานที่ต้องยกของหนักเป็นประจำ
- การสูบบุหรี่: สารในบุหรี่ลดการส่งผ่านออกซิเจนไปยังหมอนรองกระดูก ทำให้มันเสื่อมเร็วกว่าปกติ
- กรรมพันธุ์: บางคนมีแนวโน้มที่โครงสร้างหมอนรองกระดูกจะอ่อนแอกว่าคนอื่น
อาการแบบไหนที่ใช่เลย?
อาการของโรคนี้ค่อนข้างมีเอกลักษณ์ครับ ไม่ใช่แค่ปวดหลังธรรมดาๆ แต่จะมีลักษณะเฉพาะคือ:
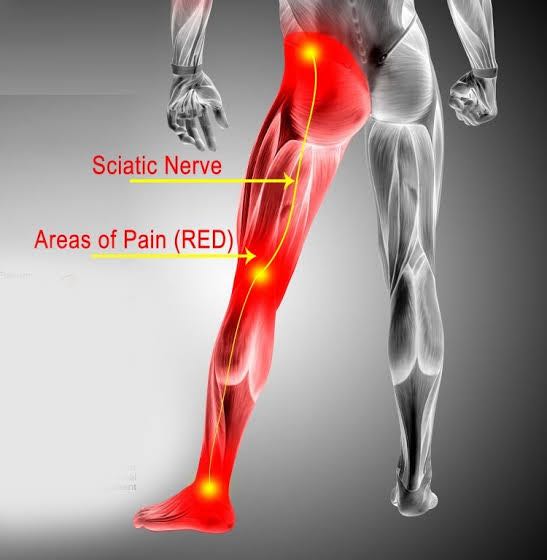
- ปวดร้าวลงขา (Sciatica): เป็นอาการเด่นที่สุด! มักจะปวดจากบริเวณสะโพกหรือหลังส่วนล่าง ร้าวลงไปตามแนวขา อาจจะลงไปถึงน่องหรือปลายเท้า โดยมักจะเป็นแค่ข้างใดข้างหนึ่ง
- อาการทางระบบประสาท: อาจมีอาการชา, รู้สึกยิบๆ เหมือนมดไต่ หรือรู้สึกเหมือนมีไฟฟ้าช็อตตามแนวที่ปวดร้าว
- อาการอ่อนแรง: ในบางรายที่ถูกกดทับรุนแรง อาจมีอาการกล้ามเนื้อขาอ่อนแรง เช่น กระดกข้อเท้าไม่ขึ้น หรือเหยียดนิ้วโป้งเท้าไม่ได้
- ปวดมากขึ้นเมื่อ…: ไอ, จาม, หรือเบ่งถ่าย เพราะเป็นการเพิ่มแรงดันในช่องท้องและกระดูกสันหลัง ทำให้ไส้ที่ปลิ้นออกมากดทับเส้นประสาทมากขึ้น
ข้อควรระวังอย่างยิ่ง (Red Flags): หากมีอาการปวดหลังร่วมกับควบคุมการปัสสาวะหรืออุจจาระไม่ได้ หรือมีอาการชาบริเวณก้นและอวัยวะเพศ นี่คือภาวะฉุกเฉินที่เรียกว่า “Cauda Equina Syndrome” ต้องรีบไปโรงพยาบาลทันทีนะครับ!
### เมื่อมาพบแพทย์ หมอจะตรวจอะไรบ้าง?
เมื่อคุณมาปรึกษาหมอด้วยอาการเหล่านี้ สิ่งที่หมอจะทำไม่ใช่การส่งไปเอกซเรย์ทันทีครับ แต่จะเริ่มจาก:
1. การซักประวัติอย่างละเอียด: หมอจะถามถึงลักษณะอาการปวด, จุดที่เริ่มปวด, กิจกรรมที่กระตุ้นให้ปวด, ประวัติอุบัติเหตุ และโรคประจำตัวของคุณ
2. การตรวจร่างกาย: นี่คือขั้นตอนที่สำคัญมากครับ หมอจะให้คุณลองก้มเงย, เอียงตัว, เดินต่อเท้า, เดินด้วยส้นเท้าและปลายเท้า เพื่อดูการทำงานของกล้ามเนื้อ และทำการทดสอบที่เรียกว่า Straight Leg Raise Test คือการนอนหงายแล้วหมอจะค่อยๆ ยกขาข้างที่ปวดขึ้นตรงๆ หากมีอาการปวดร้าวลงขามากขึ้น แสดงว่าอาจมีภาวะนี้อยู่จริง นอกจากนี้ยังมีการตรวจกำลังกล้ามเนื้อและระบบรับความรู้สึกตามส่วนต่างๆ ของขาด้วย
3. การตรวจเพิ่มเติม (เมื่อจำเป็น):
- เอกซเรย์ (X-ray): หลายคนเข้าใจผิดว่าเอกซเรย์จะเห็นหมอนรองกระดูกที่ปลิ้นออกมา แต่ความจริงคือ เอกซเรย์มองไม่เห็นหมอนรองกระดูกครับ แต่จะช่วยให้หมอประเมินโครงสร้างกระดูกโดยรวมได้ เช่น ความสูงของช่องหมอนรองกระดูกที่แคบลง หรือภาวะกระดูกสันหลังไม่มั่นคง
- เอ็มอาร์ไอ (MRI Scan): นี่คือการตรวจมาตรฐานที่ดีที่สุดในการวินิจฉัยโรคนี้ครับ MRI จะให้ภาพที่คมชัดของเนื้อเยื่อต่างๆ ทำให้หมอเห็นได้เลยว่าหมอนรองกระดูกปลิ้นออกมาจริงไหม ปลิ้นมากน้อยแค่ไหน และกดทับเส้นประสาทเส้นใด ที่ตำแหน่งใด
### แนวทางการรักษา: ไม่ใช่ทุกคนที่ต้องผ่าตัด
ข่าวดีที่หมออยากบอกคือ มากกว่า 80-90% ของผู้ป่วย สามารถหายหรือมีอาการดีขึ้นได้โดยไม่ต้องผ่าตัดครับ! การรักษามีหลายระดับ ขึ้นอยู่กับความรุนแรงของอาการ
1. การรักษาแบบไม่ผ่าตัด (Conservative Treatment)
- ปรับพฤติกรรมและพักการใช้งาน: ในช่วงแรกที่มีอาการอักเสบเฉียบพลัน ควรหลีกเลี่ยงท่าทางที่กระตุ้นอาการปวด เช่น การก้มตัว, การยกของหนัก, การนั่งนานๆ แต่การนอนติดเตียงตลอดเวลาก็ไม่ใช่วิธีที่ดีที่สุด ควรเคลื่อนไหวเท่าที่ทำได้โดยไม่เจ็บ
- การใช้ยา: หมออาจให้ยาเพื่อบรรเทาอาการ ได้แก่
- ยาแก้ปวด เช่น พาราเซตามอล
- ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) เพื่อลดการอักเสบของเส้นประสาท
- ยาคลายกล้ามเนื้อ
- ยาที่ใช้รักษาอาการปวดจากเส้นประสาทโดยเฉพาะ
- กายภาพบำบัด: เมื่ออาการปวดเฉียบพลันเริ่มดีขึ้น นักกายภาพบำบัดจะมีบทบาทสำคัญมากในการสอนท่าบริหารเพื่อยืดกล้ามเนื้อ และที่สำคัญที่สุดคือการ สร้างความแข็งแรงให้กล้ามเนื้อแกนกลางลำตัว (Core Muscles) ซึ่งเปรียบเสมือนเกราะหรือเข็มขัดพยุงหลังตามธรรมชาติของเรา
- การฉีดยาสเตียรอยด์เข้าโพรงไขสันหลัง: ในกรณีที่ปวดมาก หรือการกินยาและทำกายภาพบำบัดแล้วไม่ดีขึ้น หมออาจพิจารณาฉีดยาเข้าไปในตำแหน่งใกล้ๆ กับเส้นประสาทที่มีการอักเสบ เพื่อลดอาการบวมและอักเสบโดยตรง ซึ่งมักจะทำภายใต้การใช้เครื่องอัลตราซาวด์หรือเครื่องเอกซเรย์ชนิดพิเศษ (C-arm) เพื่อให้ฉีดยาได้แม่นยำและปลอดภัย
2. การรักษาโดยการผ่าตัด
หมอจะพิจารณาการผ่าตัดในกรณีต่อไปนี้เท่านั้นครับ:
- มีอาการปวดรุนแรงมากจนไม่สามารถใช้ชีวิตประจำวันได้ และไม่ตอบสนองต่อการรักษาแบบอื่นอย่างเต็มที่แล้ว (อย่างน้อย 6 สัปดาห์ - 3 เดือน)
- มีอาการกล้ามเนื้ออ่อนแรงอย่างชัดเจนและแย่ลงเรื่อยๆ
- มีภาวะฉุกเฉิน เช่น ควบคุมการขับถ่ายไม่ได้ (Cauda Equina Syndrome)
เป้าหมายของการผ่าตัดคือการเข้าไป “เอาไส้เจลลี่ส่วนที่ปลิ้นออกมากดทับเส้นประสาทออกไป” เพื่อลดการกดเบียดและทำให้เส้นประสาทฟื้นตัว ปัจจุบันมีเทคนิคการผ่าตัดแผลเล็ก (Minimally Invasive Surgery) ซึ่งช่วยให้ผู้ป่วยฟื้นตัวได้เร็วขึ้นมาก
พยากรณ์โรคและสิ่งที่จะเกิดขึ้นต่อไป
ส่วนใหญ่แล้วโรคนี้มีการพยากรณ์โรคที่ดีครับ ร่างกายเรามีความสามารถในการซ่อมแซมตัวเอง ไส้หมอนรองกระดูกที่ปลิ้นออกมาส่วนหนึ่งสามารถหดตัวและถูกร่างกายกำจัดไปได้เองเมื่อเวลาผ่านไป ทำให้อาการปวดค่อยๆ ทุเลาลง แต่หัวใจสำคัญคือการป้องกันไม่ให้กลับมาเป็นซ้ำ ซึ่งทำได้โดยการปรับพฤติกรรม, ควบคุมน้ำหนัก, และบริหารกล้ามเนื้อแกนกลางลำตัวให้แข็งแรงสม่ำเสมอ
หมออยากให้กำลังใจทุกคนที่มีอาการนี้นะครับ อย่าเพิ่งท้อแท้หรือกลัวการผ่าตัดไปก่อน เพราะหนทางการรักษามีหลากหลาย และส่วนใหญ่มักจบลงด้วยดีโดยไม่ต้องขึ้นเตียงผ่าตัด ขอเพียงแค่เข้าใจโรคอย่างถูกต้องและเข้ารับการดูแลจากแพทย์ผู้เชี่ยวชาญอย่างเหมาะสมครับ
บทความนี้ให้ข้อมูลทั่วไป หากอาการไม่ดีขึ้นควรปรึกษาแพทย์
สามารถปรึกษาปัญหากระดูกและข้อ หรืออาการปวด ได้ที่
ผศ.นพ.ธนินนิตย์ ลีรพันธ์ (หมอเก่ง)
ผู้เชี่ยวชาญโรคกระดูกและข้อ
CR
https://www.facebook.com/share/1bVNAS5GPY/?mibextid=wwXIfr


ปวดหลังร้าวลงขา ชาเหมือนไฟฟ้าช็อต...ใช่แค่กล้ามเนื้ออักเสบ หรือสัญญาณเตือน “หมอนรองกระดูกปลิ้น” ?
“แค่ก้มลงไปยกกระถางต้นไม้เองครับหมอ ได้ยินเสียงดัง ‘กึ๊ก’ ที่หลัง จากนั้นก็ปวดจี๊ดลงขาซ้ายเลย ลุกก็โอย นั่งก็โอย นอนก็ไม่หาย ผ่านมา 3 วันแล้วยังทรมานอยู่เลยครับ”
นี่คือเรื่องเล่าจาก ‘คุณเอก’ (นามสมมติ) ชายวัย 45 ปี ที่เดินกะเผลกเข้ามาในห้องตรวจด้วยสีหน้าเจ็บปวด คำพูดของคุณเอกสะท้อนภาพที่หมอเจออยู่บ่อยครั้ง และเป็นสิ่งที่หลายคนอาจเคยประสบมากับตัวเองหรือคนใกล้ชิด อาการปวดหลังเฉียบพลันที่รุนแรง และไม่ได้หยุดอยู่แค่ที่หลัง แต่กลับวิ่งแปล๊บลงไปถึงขา ทำให้หลายคนตกใจและกังวลว่า “ฉันเป็นอะไรกันแน่?”
วันนี้หมอเลยอยากจะมาเล่าให้ฟังถึงโรคยอดฮิตของคนวัยทำงานและผู้สูงอายุ นั่นก็คือ “โรคหมอนรองกระดูกทับเส้นประสาท” แบบเข้าใจง่ายที่สุดกันครับ
ความจริงที่ต้องรู้: “หมอนรองกระดูก” ไม่ใช่หมอน แต่คือ “โช้คอัพ” ของร่างกาย
ลองจินตนาการว่ากระดูกสันหลังของเราคือแท่งตัวต่อที่เรียงซ้อนกันหลายๆ ชิ้น ระหว่างตัวต่อแต่ละชิ้น จะมีแผ่นเจลลี่นุ่มๆ คั่นอยู่ เจ้านี่แหละครับคือ “หมอนรองกระดูก” หน้าที่ของมันคือการเป็นเหมือนโช้คอัพ คอยรับแรงกระแทกและทำให้หลังของเราโค้งงอได้อย่างอิสระ
หมอนรองกระดูกนี้มีลักษณะคล้ายโดนัทครับ คือมีเปลือกนอกที่เหนียวและแข็งแรง (Annulus Fibrosus) หุ้มไส้ในที่เป็นเจลนุ่มๆ (Nucleus Pulposus) เอาไว้
“ภาวะหมอนรองกระดูกปลิ้นทับเส้นประสาท” ก็คือเหตุการณ์ที่เปลือกนอกของโดนัทเกิดการฉีกขาดหรือเสื่อมสภาพ ทำให้ไส้เจลลี่ข้างในทะลักหรือ “ปลิ้น” ออกมา แล้วเจ้าไส้ที่ปลิ้นออกมานี่เองที่ไปกดเบียดหรือสัมผัสกับเส้นประสาทที่อยู่ด้านหลังกระดูกสันหลัง เหมือนเรามีสายไฟวางอยู่ แล้วมีอะไรสักอย่างไปกดทับมันไว้ ทำให้การส่งสัญญาณของสายไฟเส้นนั้นผิดปกติไป
### ทำความรู้จักโรค “หมอนรองกระดูกทับเส้นประสาท” ให้ลึกซึ้งขึ้น
โรคนี้คืออะไร?
อย่างที่หมอเปรียบเทียบไปครับ มันคือภาวะที่เนื้อเยื่อส่วนในของหมอนรองกระดูกสันหลังเคลื่อนตัวออกมานอกแนวของมัน แล้วไปกดทับเส้นประสาทไขสันหลัง ซึ่งเป็นเส้นประสาทที่วิ่งออกมาจากแกนกลางของกระดูกสันหลังเพื่อไปเลี้ยงส่วนต่างๆ ของร่างกาย โดยเฉพาะขาและแขน
สาเหตุและปัจจัยเสี่ยงมีอะไรบ้าง?
สาเหตุหลักๆ มาจากการเสื่อมสภาพตามวัยครับ เมื่ออายุมากขึ้น เปลือกนอกของหมอนรองกระดูกจะสูญเสียความยืดหยุ่นและเปราะบางลง ทำให้ฉีกขาดได้ง่ายขึ้น แต่ก็มีปัจจัยอื่นๆ ที่เร่งให้เกิดปัญหานี้ได้เร็วขึ้นเช่นกันครับ
- การใช้งานผิดท่า: การก้มยกของหนักโดยใช้หลังแทนการย่อเข่า, การบิดเอี้ยวตัวเร็วๆ และแรงๆ
- น้ำหนักตัวเกิน: ทำให้หมอนรองกระดูกต้องรับภาระหนักตลอดเวลา
- อาชีพและไลฟ์สไตล์: คนที่ต้องนั่งทำงานนานๆ โดยเฉพาะคนขับรถ หรือพนักงานออฟฟิศที่นั่งไม่ถูกสุขลักษณะ มีความเสี่ยงสูง รวมถึงผู้ที่ทำงานที่ต้องยกของหนักเป็นประจำ
- การสูบบุหรี่: สารในบุหรี่ลดการส่งผ่านออกซิเจนไปยังหมอนรองกระดูก ทำให้มันเสื่อมเร็วกว่าปกติ
- กรรมพันธุ์: บางคนมีแนวโน้มที่โครงสร้างหมอนรองกระดูกจะอ่อนแอกว่าคนอื่น
อาการแบบไหนที่ใช่เลย?
อาการของโรคนี้ค่อนข้างมีเอกลักษณ์ครับ ไม่ใช่แค่ปวดหลังธรรมดาๆ แต่จะมีลักษณะเฉพาะคือ:
- ปวดร้าวลงขา (Sciatica): เป็นอาการเด่นที่สุด! มักจะปวดจากบริเวณสะโพกหรือหลังส่วนล่าง ร้าวลงไปตามแนวขา อาจจะลงไปถึงน่องหรือปลายเท้า โดยมักจะเป็นแค่ข้างใดข้างหนึ่ง
- อาการทางระบบประสาท: อาจมีอาการชา, รู้สึกยิบๆ เหมือนมดไต่ หรือรู้สึกเหมือนมีไฟฟ้าช็อตตามแนวที่ปวดร้าว
- อาการอ่อนแรง: ในบางรายที่ถูกกดทับรุนแรง อาจมีอาการกล้ามเนื้อขาอ่อนแรง เช่น กระดกข้อเท้าไม่ขึ้น หรือเหยียดนิ้วโป้งเท้าไม่ได้
- ปวดมากขึ้นเมื่อ…: ไอ, จาม, หรือเบ่งถ่าย เพราะเป็นการเพิ่มแรงดันในช่องท้องและกระดูกสันหลัง ทำให้ไส้ที่ปลิ้นออกมากดทับเส้นประสาทมากขึ้น
ข้อควรระวังอย่างยิ่ง (Red Flags): หากมีอาการปวดหลังร่วมกับควบคุมการปัสสาวะหรืออุจจาระไม่ได้ หรือมีอาการชาบริเวณก้นและอวัยวะเพศ นี่คือภาวะฉุกเฉินที่เรียกว่า “Cauda Equina Syndrome” ต้องรีบไปโรงพยาบาลทันทีนะครับ!
### เมื่อมาพบแพทย์ หมอจะตรวจอะไรบ้าง?
เมื่อคุณมาปรึกษาหมอด้วยอาการเหล่านี้ สิ่งที่หมอจะทำไม่ใช่การส่งไปเอกซเรย์ทันทีครับ แต่จะเริ่มจาก:
1. การซักประวัติอย่างละเอียด: หมอจะถามถึงลักษณะอาการปวด, จุดที่เริ่มปวด, กิจกรรมที่กระตุ้นให้ปวด, ประวัติอุบัติเหตุ และโรคประจำตัวของคุณ
2. การตรวจร่างกาย: นี่คือขั้นตอนที่สำคัญมากครับ หมอจะให้คุณลองก้มเงย, เอียงตัว, เดินต่อเท้า, เดินด้วยส้นเท้าและปลายเท้า เพื่อดูการทำงานของกล้ามเนื้อ และทำการทดสอบที่เรียกว่า Straight Leg Raise Test คือการนอนหงายแล้วหมอจะค่อยๆ ยกขาข้างที่ปวดขึ้นตรงๆ หากมีอาการปวดร้าวลงขามากขึ้น แสดงว่าอาจมีภาวะนี้อยู่จริง นอกจากนี้ยังมีการตรวจกำลังกล้ามเนื้อและระบบรับความรู้สึกตามส่วนต่างๆ ของขาด้วย
3. การตรวจเพิ่มเติม (เมื่อจำเป็น):
- เอกซเรย์ (X-ray): หลายคนเข้าใจผิดว่าเอกซเรย์จะเห็นหมอนรองกระดูกที่ปลิ้นออกมา แต่ความจริงคือ เอกซเรย์มองไม่เห็นหมอนรองกระดูกครับ แต่จะช่วยให้หมอประเมินโครงสร้างกระดูกโดยรวมได้ เช่น ความสูงของช่องหมอนรองกระดูกที่แคบลง หรือภาวะกระดูกสันหลังไม่มั่นคง
- เอ็มอาร์ไอ (MRI Scan): นี่คือการตรวจมาตรฐานที่ดีที่สุดในการวินิจฉัยโรคนี้ครับ MRI จะให้ภาพที่คมชัดของเนื้อเยื่อต่างๆ ทำให้หมอเห็นได้เลยว่าหมอนรองกระดูกปลิ้นออกมาจริงไหม ปลิ้นมากน้อยแค่ไหน และกดทับเส้นประสาทเส้นใด ที่ตำแหน่งใด
### แนวทางการรักษา: ไม่ใช่ทุกคนที่ต้องผ่าตัด
ข่าวดีที่หมออยากบอกคือ มากกว่า 80-90% ของผู้ป่วย สามารถหายหรือมีอาการดีขึ้นได้โดยไม่ต้องผ่าตัดครับ! การรักษามีหลายระดับ ขึ้นอยู่กับความรุนแรงของอาการ
1. การรักษาแบบไม่ผ่าตัด (Conservative Treatment)
- ปรับพฤติกรรมและพักการใช้งาน: ในช่วงแรกที่มีอาการอักเสบเฉียบพลัน ควรหลีกเลี่ยงท่าทางที่กระตุ้นอาการปวด เช่น การก้มตัว, การยกของหนัก, การนั่งนานๆ แต่การนอนติดเตียงตลอดเวลาก็ไม่ใช่วิธีที่ดีที่สุด ควรเคลื่อนไหวเท่าที่ทำได้โดยไม่เจ็บ
- การใช้ยา: หมออาจให้ยาเพื่อบรรเทาอาการ ได้แก่
- ยาแก้ปวด เช่น พาราเซตามอล
- ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs) เพื่อลดการอักเสบของเส้นประสาท
- ยาคลายกล้ามเนื้อ
- ยาที่ใช้รักษาอาการปวดจากเส้นประสาทโดยเฉพาะ
- กายภาพบำบัด: เมื่ออาการปวดเฉียบพลันเริ่มดีขึ้น นักกายภาพบำบัดจะมีบทบาทสำคัญมากในการสอนท่าบริหารเพื่อยืดกล้ามเนื้อ และที่สำคัญที่สุดคือการ สร้างความแข็งแรงให้กล้ามเนื้อแกนกลางลำตัว (Core Muscles) ซึ่งเปรียบเสมือนเกราะหรือเข็มขัดพยุงหลังตามธรรมชาติของเรา
- การฉีดยาสเตียรอยด์เข้าโพรงไขสันหลัง: ในกรณีที่ปวดมาก หรือการกินยาและทำกายภาพบำบัดแล้วไม่ดีขึ้น หมออาจพิจารณาฉีดยาเข้าไปในตำแหน่งใกล้ๆ กับเส้นประสาทที่มีการอักเสบ เพื่อลดอาการบวมและอักเสบโดยตรง ซึ่งมักจะทำภายใต้การใช้เครื่องอัลตราซาวด์หรือเครื่องเอกซเรย์ชนิดพิเศษ (C-arm) เพื่อให้ฉีดยาได้แม่นยำและปลอดภัย
2. การรักษาโดยการผ่าตัด
หมอจะพิจารณาการผ่าตัดในกรณีต่อไปนี้เท่านั้นครับ:
- มีอาการปวดรุนแรงมากจนไม่สามารถใช้ชีวิตประจำวันได้ และไม่ตอบสนองต่อการรักษาแบบอื่นอย่างเต็มที่แล้ว (อย่างน้อย 6 สัปดาห์ - 3 เดือน)
- มีอาการกล้ามเนื้ออ่อนแรงอย่างชัดเจนและแย่ลงเรื่อยๆ
- มีภาวะฉุกเฉิน เช่น ควบคุมการขับถ่ายไม่ได้ (Cauda Equina Syndrome)
เป้าหมายของการผ่าตัดคือการเข้าไป “เอาไส้เจลลี่ส่วนที่ปลิ้นออกมากดทับเส้นประสาทออกไป” เพื่อลดการกดเบียดและทำให้เส้นประสาทฟื้นตัว ปัจจุบันมีเทคนิคการผ่าตัดแผลเล็ก (Minimally Invasive Surgery) ซึ่งช่วยให้ผู้ป่วยฟื้นตัวได้เร็วขึ้นมาก
พยากรณ์โรคและสิ่งที่จะเกิดขึ้นต่อไป
ส่วนใหญ่แล้วโรคนี้มีการพยากรณ์โรคที่ดีครับ ร่างกายเรามีความสามารถในการซ่อมแซมตัวเอง ไส้หมอนรองกระดูกที่ปลิ้นออกมาส่วนหนึ่งสามารถหดตัวและถูกร่างกายกำจัดไปได้เองเมื่อเวลาผ่านไป ทำให้อาการปวดค่อยๆ ทุเลาลง แต่หัวใจสำคัญคือการป้องกันไม่ให้กลับมาเป็นซ้ำ ซึ่งทำได้โดยการปรับพฤติกรรม, ควบคุมน้ำหนัก, และบริหารกล้ามเนื้อแกนกลางลำตัวให้แข็งแรงสม่ำเสมอ
หมออยากให้กำลังใจทุกคนที่มีอาการนี้นะครับ อย่าเพิ่งท้อแท้หรือกลัวการผ่าตัดไปก่อน เพราะหนทางการรักษามีหลากหลาย และส่วนใหญ่มักจบลงด้วยดีโดยไม่ต้องขึ้นเตียงผ่าตัด ขอเพียงแค่เข้าใจโรคอย่างถูกต้องและเข้ารับการดูแลจากแพทย์ผู้เชี่ยวชาญอย่างเหมาะสมครับ
บทความนี้ให้ข้อมูลทั่วไป หากอาการไม่ดีขึ้นควรปรึกษาแพทย์
สามารถปรึกษาปัญหากระดูกและข้อ หรืออาการปวด ได้ที่
ผศ.นพ.ธนินนิตย์ ลีรพันธ์ (หมอเก่ง)
ผู้เชี่ยวชาญโรคกระดูกและข้อ
CR https://www.facebook.com/share/1bVNAS5GPY/?mibextid=wwXIfr