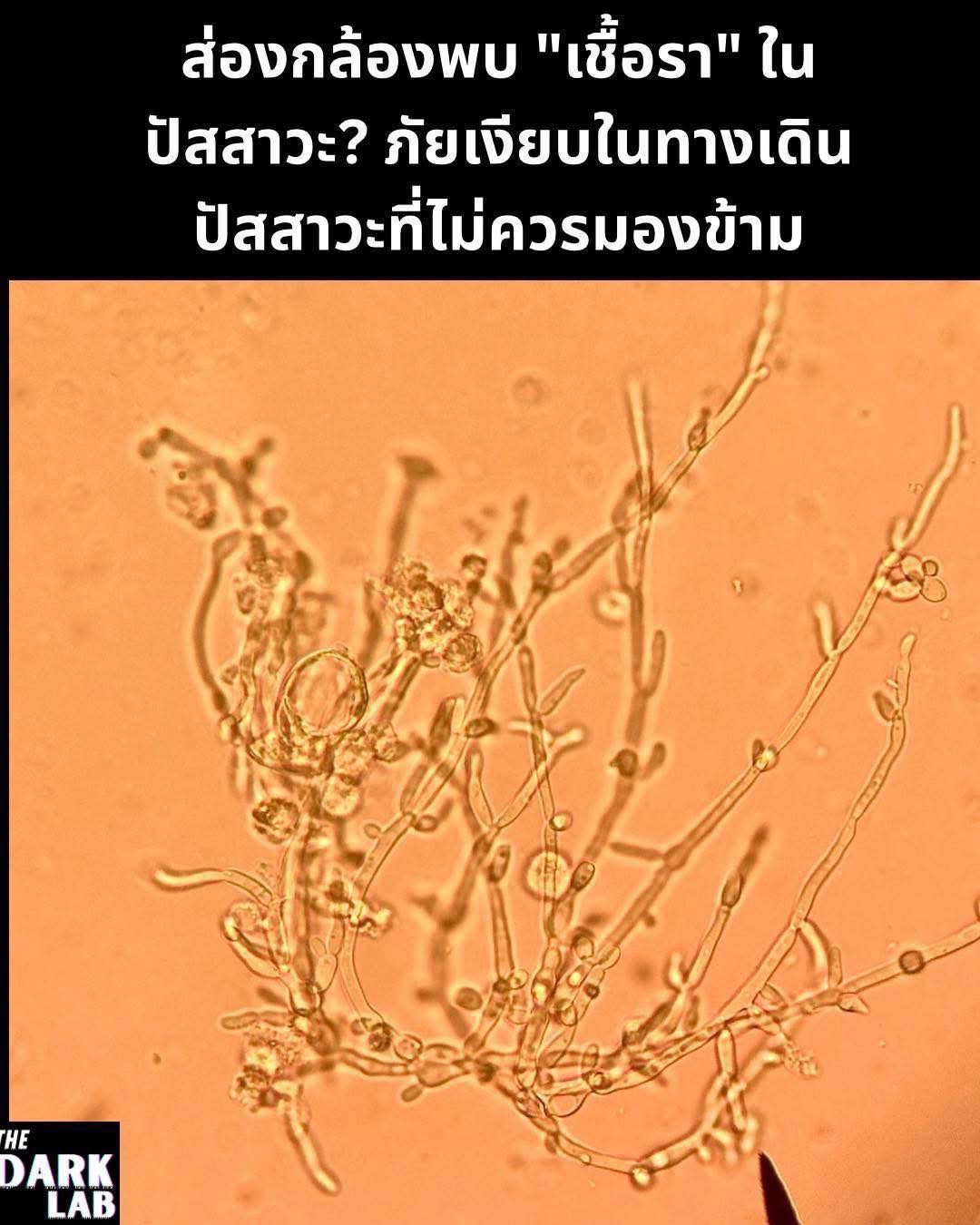
ภาพที่คุณเห็นอยู่นี้ คือภาพจริงจากกล้องจุลทรรศน์ที่นักเทคนิคการแพทย์ตรวจพบในตัวอย่างปัสสาวะของผู้ป่วย สิ่งที่เห็นคือการเจริญเติบโตของเชื้อรา ซึ่งประกอบด้วยเซลล์ยีสต์กลมๆ (Yeast) และสายราเทียม (Pseudohyphae) ที่แตกแขนงออกไป ภาพนี้ไม่ใช่แค่สิ่งที่น่าสนใจทางจุลชีววิทยา แต่เป็นสัญญาณของภาวะที่เรียกว่า "การติดเชื้อราในทางเดินปัสสาวะ" (Fungal Urinary Tract Infection) ซึ่งส่วนใหญ่มักเกิดจากเชื้อราในกลุ่ม Candida จึงอาจเรียกได้อีกอย่างว่า "Candiduria"
1️⃣เชื้อราในปัสสาวะคืออะไร และมาจากไหน?
โดยปกติแล้ว ในทางเดินปัสสาวะของคนสุขภาพดีจะปราศจากเชื้อโรค (Sterile) แต่เมื่อใดก็ตามที่ตรวจพบเชื้อราในปริมาณที่มีนัยสำคัญทางการแพทย์ เราจะเรียกว่าภาวะ Candiduria ซึ่งกว่า 80% ของผู้ป่วยมักไม่มีอาการใดๆ แต่ในบางกรณีก็อาจเป็นสัญญาณของการติดเชื้อที่รุนแรงได้
เชื้อราที่พบส่วนใหญ่มักเป็น Candida albicans ซึ่งเป็นเชื้อราที่อาศัยอยู่ตามปกติ (Normal flora) ในร่างกายคนเราบริเวณช่องปาก ลำไส้ และช่องคลอดอยู่แล้ว แต่เมื่อมีปัจจัยบางอย่างที่เอื้ออำนวย มันก็จะฉวยโอกาสเพิ่มจำนวนและก่อโรคขึ้นมาได้
เส้นทางการเข้าสู่ระบบทางเดินปัสสาวะมี 2 ทางหลัก:
การติดเชื้อจากส่วนล่างขึ้นบน (Ascending infection): เป็นเส้นทางที่พบบ่อยที่สุด เชื้อราที่อยู่บริเวณอวัยวะเพศหรือทวารหนักจะเดินทางสวนท่อปัสสาวะขึ้นไปสู่กระเพาะปัสสาวะ และอาจลามไปถึงไตได้
การแพร่กระจายผ่านกระแสเลือด (Hematogenous spread): พบได้น้อยกว่า แต่รุนแรงกว่า เกิดจากการที่ผู้ป่วยมีการติดเชื้อราในกระแสเลือด (Candidemia) แล้วเชื้อเดินทางมายังไต ทำให้เกิดการติดเชื้อที่ไตและถูกขับออกมาในปัสสาวะ
2️⃣เจาะลึกกลไกการก่อโรค: เมื่อเชื้อราแปลงร่างและสร้างอาณานิคม
Candida ไม่ได้เป็นเพียงเชื้อราธรรมดา แต่มันมี "อาวุธ" และ "กลยุทธ์" ในการบุกรุกร่างกายมนุษย์ในระดับโมเลกุลและเซลล์อย่างน่าทึ่ง
ขั้นที่ 1: การยึดเกาะ (Adhesion)
ระดับโมเลกุล: บนผิวเซลล์ของ Candida albicans มีโปรตีนชนิดพิเศษที่เรียกว่า Agglutinin-like sequence (Als) proteins ทำหน้าที่เหมือน "กาวชีวภาพ" ช่วยให้เชื้อสามารถยึดเกาะกับเซลล์เยื่อบุผิวของกระเพาะปัสสาวะ (Urothelial cells) ได้อย่างเหนียวแน่น การยึดเกาะนี้เป็นจุดเริ่มต้นที่สำคัญที่สุดของการติดเชื้อ
ขั้นที่ 2: การแปลงร่างเพื่อบุกรุก (Morphogenesis)
ระดับเซลล์: นี่คือกลไกสำคัญที่เห็นได้จากภาพถ่าย Candida albicans สามารถเปลี่ยนรูปร่างจากเซลล์ยีสต์ (Yeast) ทรงกลม ซึ่งเหมาะกับการแพร่กระจาย ไปเป็น สายราเทียม (Pseudohyphae) และ สายราจริง (Hyphae) ซึ่งมีลักษณะเป็นเส้นยาว การยืดตัวเป็นสายยาวนี้ทำให้มันมีพลังในการแทงทะลุทะลวงผ่านชั้นเซลล์เยื่อบุผิว เข้าไปในเนื้อเยื่อที่ลึกขึ้น สร้างความเสียหายและหลบเลี่ยงการถูกกำจัดโดยเซลล์ภูมิคุ้มกัน
ขั้นที่ 3: การสร้างไบโอฟิล์ม (Biofilm Formation)
กลไกการอยู่รอด: เชื้อรา Candida สามารถร่วมมือกันสร้างชุมชนที่ซับซ้อนเรียกว่า "ไบโอฟิล์ม" ขึ้นมาบนพื้นผิวต่างๆ โดยเฉพาะบนสายสวนปัสสาวะ ไบโอฟิล์มนี้เปรียบเสมือน "ป้อมปราการ" ที่มีเมทริกซ์เหนียวๆ ห่อหุ้มเซลล์เชื้อราไว้ ทำให้ยาต้านเชื้อราและเซลล์ภูมิคุ้มกันของร่างกายเข้าไปโจมตีได้ยากมาก นี่คือสาเหตุหลักที่ทำให้การติดเชื้อในผู้ที่ใส่สายสวนปัสสาวะรักษายากและมักกลับมาเป็นซ้ำ
3️⃣ใครคือกลุ่มเสี่ยงที่ต้องระวังเป็นพิเศษ?
ภาวะ Candiduria ไม่ได้เกิดขึ้นกับทุกคน แต่จะพบได้บ่อยในผู้ที่มีปัจจัยเสี่ยงดังต่อไปนี้:
1. ผู้ป่วยเบาหวาน: โดยเฉพาะผู้ที่ควบคุมระดับน้ำตาลในเลือดได้ไม่ดี จะมีน้ำตาลในปัสสาวะสูง ซึ่งเป็นแหล่งอาหารชั้นเลิศของเชื้อรา
2. ผู้ที่ใส่สายสวนปัสสาวะเป็นเวลานาน: สายสวนเป็นเหมือน "สะพาน" ให้เชื้อโรคจากภายนอกเข้าสู่ร่างกายได้ง่าย และเป็นพื้นผิวที่เหมาะกับการสร้างไบโอฟิล์ม
3. ผู้ที่ได้รับยาปฏิชีวนะเป็นเวลานาน: ยาปฏิชีวนะจะไปทำลายแบคทีเรียดีๆ ในร่างกาย ทำให้เชื้อราซึ่งไม่ถูกผลกระทบจากยาปฏิชีวนะมีโอกาสเจริญเติบโตขึ้นมาแทนที่
4. ผู้ที่มีภูมิคุ้มกันบกพร่อง: เช่น ผู้ป่วย HIV ผู้ที่ได้รับยากดภูมิคุ้มกันหลังการปลูกถ่ายอวัยวะ หรือผู้ป่วยมะเร็งที่ได้รับเคมีบำบัด
5. ผู้สูงอายุและผู้ป่วยติดเตียง: มักมีปัจจัยเสี่ยงหลายอย่างร่วมกัน
6. ผู้ที่มีความผิดปกติทางโครงสร้างของระบบทางเดินปัสสาวะ: เช่น นิ่วในไต หรือภาวะท่อปัสสาวะอุดตัน
4️⃣อาการ การวินิจฉัย และแนวทางการรักษา
อาการ: ผู้ป่วยส่วนใหญ่มักไม่มีอาการ (Asymptomatic) แต่ในผู้ป่วยบางรายอาจมีอาการคล้ายการติดเชื้อแบคทีเรียในทางเดินปัสสาวะได้ เช่น ปัสสาวะแสบขัด ปัสสาวะบ่อย รู้สึกปวดปัสสาวะตลอดเวลา ปัสสาวะขุ่น หรือปวดบริเวณท้องน้อย
การวินิจฉัย:
1. การตรวจปัสสาวะ (Urinalysis): นักเทคนิคการแพทย์จะนำปัสสาวะมาส่องดูด้วยกล้องจุลทรรศน์เพื่อหาเซลล์ยีสต์และสายราเทียม ดังเช่นในภาพ
2. การเพาะเชื้อ (Urine Culture): เป็นการยืนยันผลโดยการนำปัสสาวะไปเพาะเลี้ยงบนอาหารเลี้ยงเชื้อ เพื่อดูว่าเชื้อราขึ้นจริงหรือไม่ และสามารถระบุชนิดของเชื้อราได้ ซึ่งสำคัญต่อการเลือกยา
การรักษา:
1. ในผู้ป่วยที่ไม่มีอาการและไม่มีปัจจัยเสี่ยงรุนแรง แพทย์อาจเลือกที่จะไม่ให้การรักษา แต่จะเน้นไปที่การควบคุมปัจจัยเสี่ยงแทน เช่น การถอดสายสวนปัสสาวะที่ไม่จำเป็นออก หรือการควบคุมระดับน้ำตาลในเลือด
2. ในผู้ป่วยที่มีอาการ หรือเป็นกลุ่มเสี่ยงสูง (เช่น ผู้ป่วยภูมิคุ้มกันบกพร่องรุนแรง) แพทย์จะพิจารณาให้ยาต้านเชื้อรา เช่น Fluconazole เพื่อกำจัดเชื้อ
บทสรุป
การพบเชื้อราในปัสสาวะอาจเป็นเพียงภาวะชั่วคราวที่ไม่เป็นอันตราย หรืออาจเป็นสัญญาณของการติดเชื้อที่ซับซ้อนซึ่งต้องการการดูแลรักษาอย่างใกล้ชิด การทำความเข้าใจกลไกการก่อโรคตั้งแต่ระดับโมเลกุลช่วยให้เราเห็นภาพความร้ายกาจของเชื้อราฉวยโอกาสเหล่านี้ได้ชัดเจนขึ้น ดังนั้น หากคุณอยู่ในกลุ่มเสี่ยงหรือมีอาการผิดปกติเกี่ยวกับระบบทางเดินปัสสาวะ ควรรีบปรึกษาแพทย์เพื่อรับการวินิจฉัยและการรักษาที่ถูกต้อง ไม่ควรมองข้ามภัยเงียบที่อาจซ่อนอยู่ในร่างกายของเรา
#TheDarkLab
CR⬇️
[Spoil] คลิกเพื่อดูข้อความที่ซ่อนไว้ https://www.facebook.com/61573723354782/photos/%E0%B8%A0%E0%B8%B2%E0%B8%9E%E0%B8%97%E0%B8%B5%E0%B9%88%E0%B8%84%E0%B8%B8%E0%B8%93%E0%B9%80%E0%B8%AB%E0%B9%87%E0%B8%99%E0%B8%AD%E0%B8%A2%E0%B8%B9%E0%B9%88%E0%B8%99%E0%B8%B5%E0%B9%89-%E0%B8%84%E0%B8%B7%E0%B8%AD%E0%B8%A0%E0%B8%B2%E0%B8%9E%E0%B8%88%E0%B8%A3%E0%B8%B4%E0%B8%87%E0%B8%88%E0%B8%B2%E0%B8%81%E0%B8%81%E0%B8%A5%E0%B9%89%E0%B8%AD%E0%B8%87%E0%B8%88%E0%B8%B8%E0%B8%A5%E0%B8%97%E0%B8%A3%E0%B8%A3%E0%B8%A8%E0%B8%99%E0%B9%8C%E0%B8%97%E0%B8%B5%E0%B9%88%E0%B8%99%E0%B8%B1%E0%B8%81%E0%B9%80%E0%B8%97%E0%B8%84%E0%B8%99%E0%B8%B4%E0%B8%84%E0%B8%81%E0%B8%B2%E0%B8%A3%E0%B9%81%E0%B8%9E%E0%B8%97%E0%B8%A2%E0%B9%8C%E0%B8%95%E0%B8%A3%E0%B8%A7%E0%B8%88%E0%B8%9E%E0%B8%9A%E0%B9%83%E0%B8%99%E0%B8%95%E0%B8%B1%E0%B8%A7%E0%B8%AD/122171155604790778/?set=a.122101171430790778&http_ref=eyJ0cyI6MTc3NDA3NzU3NzAwMCwiciI6Imh0dHBzOlwvXC93d3cuZmFjZWJvb2suY29tXC9zaGFyZVwvMTRXNzh4ZVdCZVBcLz9taWJleHRpZD13d1hJZnIifQ%3D%3D



คนกลุ่มไหนบ้าง ที่อาจเสี่ยงพบเชื้อราในปัสสาวะ?
1️⃣เชื้อราในปัสสาวะคืออะไร และมาจากไหน?
โดยปกติแล้ว ในทางเดินปัสสาวะของคนสุขภาพดีจะปราศจากเชื้อโรค (Sterile) แต่เมื่อใดก็ตามที่ตรวจพบเชื้อราในปริมาณที่มีนัยสำคัญทางการแพทย์ เราจะเรียกว่าภาวะ Candiduria ซึ่งกว่า 80% ของผู้ป่วยมักไม่มีอาการใดๆ แต่ในบางกรณีก็อาจเป็นสัญญาณของการติดเชื้อที่รุนแรงได้
เชื้อราที่พบส่วนใหญ่มักเป็น Candida albicans ซึ่งเป็นเชื้อราที่อาศัยอยู่ตามปกติ (Normal flora) ในร่างกายคนเราบริเวณช่องปาก ลำไส้ และช่องคลอดอยู่แล้ว แต่เมื่อมีปัจจัยบางอย่างที่เอื้ออำนวย มันก็จะฉวยโอกาสเพิ่มจำนวนและก่อโรคขึ้นมาได้
เส้นทางการเข้าสู่ระบบทางเดินปัสสาวะมี 2 ทางหลัก:
การติดเชื้อจากส่วนล่างขึ้นบน (Ascending infection): เป็นเส้นทางที่พบบ่อยที่สุด เชื้อราที่อยู่บริเวณอวัยวะเพศหรือทวารหนักจะเดินทางสวนท่อปัสสาวะขึ้นไปสู่กระเพาะปัสสาวะ และอาจลามไปถึงไตได้
การแพร่กระจายผ่านกระแสเลือด (Hematogenous spread): พบได้น้อยกว่า แต่รุนแรงกว่า เกิดจากการที่ผู้ป่วยมีการติดเชื้อราในกระแสเลือด (Candidemia) แล้วเชื้อเดินทางมายังไต ทำให้เกิดการติดเชื้อที่ไตและถูกขับออกมาในปัสสาวะ
2️⃣เจาะลึกกลไกการก่อโรค: เมื่อเชื้อราแปลงร่างและสร้างอาณานิคม
Candida ไม่ได้เป็นเพียงเชื้อราธรรมดา แต่มันมี "อาวุธ" และ "กลยุทธ์" ในการบุกรุกร่างกายมนุษย์ในระดับโมเลกุลและเซลล์อย่างน่าทึ่ง
ขั้นที่ 1: การยึดเกาะ (Adhesion)
ระดับโมเลกุล: บนผิวเซลล์ของ Candida albicans มีโปรตีนชนิดพิเศษที่เรียกว่า Agglutinin-like sequence (Als) proteins ทำหน้าที่เหมือน "กาวชีวภาพ" ช่วยให้เชื้อสามารถยึดเกาะกับเซลล์เยื่อบุผิวของกระเพาะปัสสาวะ (Urothelial cells) ได้อย่างเหนียวแน่น การยึดเกาะนี้เป็นจุดเริ่มต้นที่สำคัญที่สุดของการติดเชื้อ
ขั้นที่ 2: การแปลงร่างเพื่อบุกรุก (Morphogenesis)
ระดับเซลล์: นี่คือกลไกสำคัญที่เห็นได้จากภาพถ่าย Candida albicans สามารถเปลี่ยนรูปร่างจากเซลล์ยีสต์ (Yeast) ทรงกลม ซึ่งเหมาะกับการแพร่กระจาย ไปเป็น สายราเทียม (Pseudohyphae) และ สายราจริง (Hyphae) ซึ่งมีลักษณะเป็นเส้นยาว การยืดตัวเป็นสายยาวนี้ทำให้มันมีพลังในการแทงทะลุทะลวงผ่านชั้นเซลล์เยื่อบุผิว เข้าไปในเนื้อเยื่อที่ลึกขึ้น สร้างความเสียหายและหลบเลี่ยงการถูกกำจัดโดยเซลล์ภูมิคุ้มกัน
ขั้นที่ 3: การสร้างไบโอฟิล์ม (Biofilm Formation)
กลไกการอยู่รอด: เชื้อรา Candida สามารถร่วมมือกันสร้างชุมชนที่ซับซ้อนเรียกว่า "ไบโอฟิล์ม" ขึ้นมาบนพื้นผิวต่างๆ โดยเฉพาะบนสายสวนปัสสาวะ ไบโอฟิล์มนี้เปรียบเสมือน "ป้อมปราการ" ที่มีเมทริกซ์เหนียวๆ ห่อหุ้มเซลล์เชื้อราไว้ ทำให้ยาต้านเชื้อราและเซลล์ภูมิคุ้มกันของร่างกายเข้าไปโจมตีได้ยากมาก นี่คือสาเหตุหลักที่ทำให้การติดเชื้อในผู้ที่ใส่สายสวนปัสสาวะรักษายากและมักกลับมาเป็นซ้ำ
3️⃣ใครคือกลุ่มเสี่ยงที่ต้องระวังเป็นพิเศษ?
ภาวะ Candiduria ไม่ได้เกิดขึ้นกับทุกคน แต่จะพบได้บ่อยในผู้ที่มีปัจจัยเสี่ยงดังต่อไปนี้:
1. ผู้ป่วยเบาหวาน: โดยเฉพาะผู้ที่ควบคุมระดับน้ำตาลในเลือดได้ไม่ดี จะมีน้ำตาลในปัสสาวะสูง ซึ่งเป็นแหล่งอาหารชั้นเลิศของเชื้อรา
2. ผู้ที่ใส่สายสวนปัสสาวะเป็นเวลานาน: สายสวนเป็นเหมือน "สะพาน" ให้เชื้อโรคจากภายนอกเข้าสู่ร่างกายได้ง่าย และเป็นพื้นผิวที่เหมาะกับการสร้างไบโอฟิล์ม
3. ผู้ที่ได้รับยาปฏิชีวนะเป็นเวลานาน: ยาปฏิชีวนะจะไปทำลายแบคทีเรียดีๆ ในร่างกาย ทำให้เชื้อราซึ่งไม่ถูกผลกระทบจากยาปฏิชีวนะมีโอกาสเจริญเติบโตขึ้นมาแทนที่
4. ผู้ที่มีภูมิคุ้มกันบกพร่อง: เช่น ผู้ป่วย HIV ผู้ที่ได้รับยากดภูมิคุ้มกันหลังการปลูกถ่ายอวัยวะ หรือผู้ป่วยมะเร็งที่ได้รับเคมีบำบัด
5. ผู้สูงอายุและผู้ป่วยติดเตียง: มักมีปัจจัยเสี่ยงหลายอย่างร่วมกัน
6. ผู้ที่มีความผิดปกติทางโครงสร้างของระบบทางเดินปัสสาวะ: เช่น นิ่วในไต หรือภาวะท่อปัสสาวะอุดตัน
4️⃣อาการ การวินิจฉัย และแนวทางการรักษา
อาการ: ผู้ป่วยส่วนใหญ่มักไม่มีอาการ (Asymptomatic) แต่ในผู้ป่วยบางรายอาจมีอาการคล้ายการติดเชื้อแบคทีเรียในทางเดินปัสสาวะได้ เช่น ปัสสาวะแสบขัด ปัสสาวะบ่อย รู้สึกปวดปัสสาวะตลอดเวลา ปัสสาวะขุ่น หรือปวดบริเวณท้องน้อย
การวินิจฉัย:
1. การตรวจปัสสาวะ (Urinalysis): นักเทคนิคการแพทย์จะนำปัสสาวะมาส่องดูด้วยกล้องจุลทรรศน์เพื่อหาเซลล์ยีสต์และสายราเทียม ดังเช่นในภาพ
2. การเพาะเชื้อ (Urine Culture): เป็นการยืนยันผลโดยการนำปัสสาวะไปเพาะเลี้ยงบนอาหารเลี้ยงเชื้อ เพื่อดูว่าเชื้อราขึ้นจริงหรือไม่ และสามารถระบุชนิดของเชื้อราได้ ซึ่งสำคัญต่อการเลือกยา
การรักษา:
1. ในผู้ป่วยที่ไม่มีอาการและไม่มีปัจจัยเสี่ยงรุนแรง แพทย์อาจเลือกที่จะไม่ให้การรักษา แต่จะเน้นไปที่การควบคุมปัจจัยเสี่ยงแทน เช่น การถอดสายสวนปัสสาวะที่ไม่จำเป็นออก หรือการควบคุมระดับน้ำตาลในเลือด
2. ในผู้ป่วยที่มีอาการ หรือเป็นกลุ่มเสี่ยงสูง (เช่น ผู้ป่วยภูมิคุ้มกันบกพร่องรุนแรง) แพทย์จะพิจารณาให้ยาต้านเชื้อรา เช่น Fluconazole เพื่อกำจัดเชื้อ
บทสรุป
การพบเชื้อราในปัสสาวะอาจเป็นเพียงภาวะชั่วคราวที่ไม่เป็นอันตราย หรืออาจเป็นสัญญาณของการติดเชื้อที่ซับซ้อนซึ่งต้องการการดูแลรักษาอย่างใกล้ชิด การทำความเข้าใจกลไกการก่อโรคตั้งแต่ระดับโมเลกุลช่วยให้เราเห็นภาพความร้ายกาจของเชื้อราฉวยโอกาสเหล่านี้ได้ชัดเจนขึ้น ดังนั้น หากคุณอยู่ในกลุ่มเสี่ยงหรือมีอาการผิดปกติเกี่ยวกับระบบทางเดินปัสสาวะ ควรรีบปรึกษาแพทย์เพื่อรับการวินิจฉัยและการรักษาที่ถูกต้อง ไม่ควรมองข้ามภัยเงียบที่อาจซ่อนอยู่ในร่างกายของเรา
#TheDarkLab
CR⬇️
[Spoil] คลิกเพื่อดูข้อความที่ซ่อนไว้